Kısacası;
- Beyin pili (derin beyin stimülasyonu / DBS) her nörolojik hastaya uygulanamaz; doğru hasta seçimi tedavinin başarısı için belirleyicidir.
- İleri düzey demans ve tedavi edilmemiş aktif psikiyatrik hastalık, beyin pili için kesin kontrendikasyonlar arasındadır.
- Kontrol altına alınamamış kanama bozuklukları, aktif beyin tümörü veya aktif enfeksiyon varlığı ameliyatı güvenli kılmaz.
- Parkinson hastalarında levodopa tedavisine yanıt vermeyen semptomlar, DBS’den de fayda görmez; bu nedenle ilaç yanıtı değerlendirmesi aday seçiminde kritik bir adımdır.
- Ameliyat kararı tek bir hekimin değil, nörolog, nöroşirürjiyen, psikiyatrist ve nöropsikologdan oluşan multidisipliner bir ekibin ortak değerlendirmesiyle verilir.
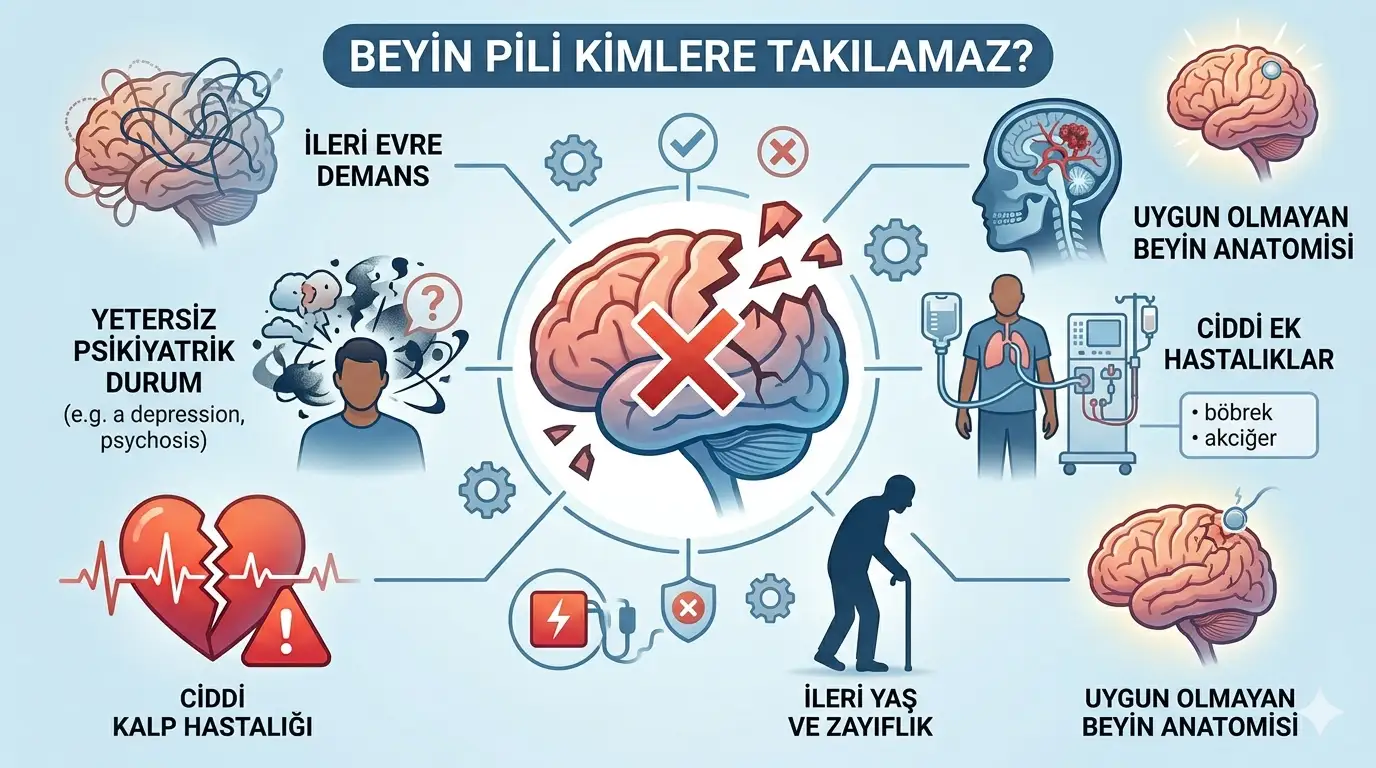
Beyin pili ameliyatı olmak isteyen her hasta bu tedaviye uygun değildir; dünyada şimdiye kadar 263.000’den fazla kişiye DBS sistemi implante edilmiş olsa da her aday aynı riski ve beklentiyi taşımaz. Ameliyatın güvenli ve etkili olabilmesi için hastanın belirli tıbbi ve nörolojik kriterleri karşılaması gerekir; bu kriterleri karşılamayan durumlara kontrendikasyon denir.
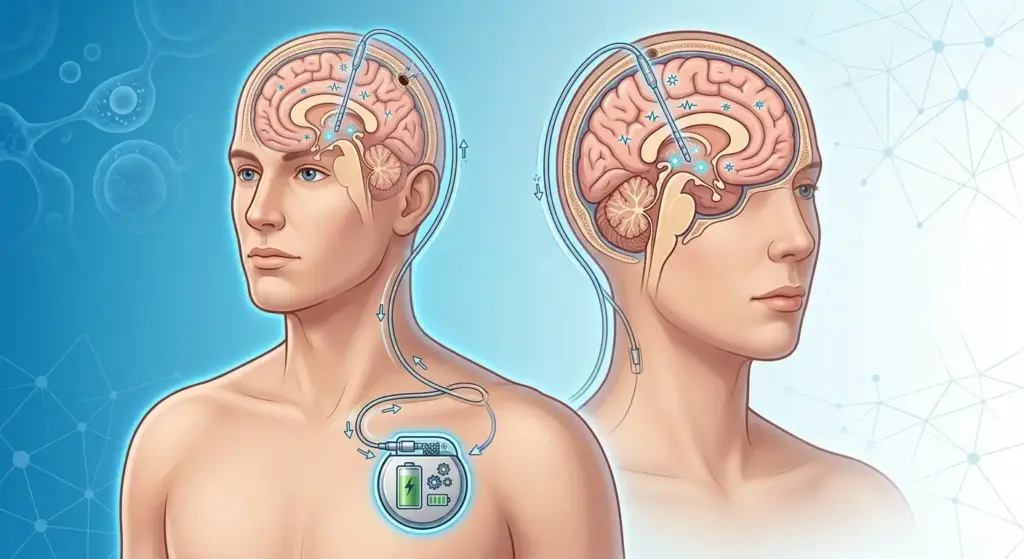
Beyin Pili (DBS) Nedir?
Derin beyin stimülasyonu (DBS), beynin belirli bölgelerine cerrahi yolla yerleştirilen elektrotlar aracılığıyla kontrollü elektrik uyarıları gönderilen ve anormal sinir devre aktivitesini düzenleyen cerrahi bir tedavi yöntemidir.
Göğüs duvarı altına yerleştirilen programlanabilir bir jeneratör tarafından yönetilen bu sistem; başta Parkinson hastalığı olmak üzere esansiyel tremor, distoni ve obsesif kompulsif bozukluk (OKB) gibi ilaç tedavisine dirençli nörolojik ve psikiyatrik durumlarda uygulanmaktadır. ABD Gıda ve İlaç Dairesi (FDA), DBS’yi Parkinson hastalığı için 2002 yılında onaylamıştır.
💡 Merak Edilen Bir Detay: Beyin pili adaylığı için yapılan sinir sistemi değerlendirmeleri, bazen hastadaki farklı sinir basılarını da gün yüzüne çıkarabilir. Eğer elinizde uyuşma ve güç kaybı varsa, bu durumun bir sinir sıkışması ve tuzak nöropatiler belirtisi olup olmadığını kontrol ettirmek önemlidir.
Kesin Kontrendikasyonlar: Beyin Pili Kesinlikle Uygulanamaz
Tıbbi literatürde bazı durumlar, beyin pili için mutlak (kesin) kontrendikasyon olarak tanımlanmaktadır. Bu durumların varlığında ameliyat güvenli biçimde gerçekleştirilemez ya da hastanın tedaviden fayda görmesi mümkün değildir.
İleri Düzey Demans
Klinik olarak tanımlanmış demans, DBS için en önemli kesin kontrendikasyonlardan biridir. MedLink Neurology’de yayımlanan kapsamlı bir incelemeye göre, önceden bilişsel bozukluğu olan Parkinson hastalarında DBS sonrası bilişsel gerilemenin geri döndürülemez biçimde ilerlediği bildirilmiştir; bu nedenle ileri demans tüm kliniklerde dışlama kriteri olarak kabul edilmektedir. Demans varlığını değerlendirmek amacıyla Mini-Mental State Examination (MMSE) ve detaylı nöropsikiyatrik testler ameliyat öncesinde zorunlu olarak uygulanır.
Tedavi Edilmemiş Aktif Psikiyatrik Hastalık
Kontrol altına alınamamış psikoz, tedaviye dirençli ağır depresyon veya aktif intihar eğilimi, beyin pili uygulanmasını engelleyen psikiyatrik durumlar arasındadır. PubMed’de yayımlanan ve hareket bozukluklarında DBS endikasyonlarını inceleyen 2015 tarihli bir çalışmaya göre; kontrol edilemeyen psikiyatrik hastalık, demans ile birlikte DBS’nin başlıca kontrendikasyonları olarak tanımlanmaktadır. Geçmişte psikiyatrik tanı almış ancak ilaç tedavisiyle stabil hale gelmiş hastalar, ameliyat öncesi ve sonrasında sıkı izlem altında tutulmak kaydıyla değerlendirilebilir.
Aktif Beyin Tümörü veya Yapısal Beyin Lezyonu
Tümör, aktif enfeksiyon (apse) veya cerrahi hedefe yakın konumda büyük yapısal lezyon varlığı, elektrot yerleştirmeyi güvenli kılmaz ve hedeflemenin doğruluğunu bozar. StatPearls (NCBI) kaynaklı DBS incelemesine göre, anormal beyin yapısı hem stereotaktik hedeflemeyi güçleştirmekte hem de operatif risk oranını artırmaktadır.
Ameliyat öncesi yapılan radyolojik incelemelerde saptanan bir beyin tümörü veya apse, elektrot yerleşimini imkansız kıldığı için cerrahi kararını doğrudan etkiler.
Kontrol Altına Alınamayan Kanama Bozukluğu
Aktif koagülopati veya kronik olarak kesilemeyen antikoagülan kullanımı, intrakraniyal kanama riskini belirgin biçimde artırır. Literatürde semptomatik hemoraji oranı DBS sonrasında %0,0–1,6 olarak raporlanmakla birlikte, koagülasyon bozukluğu olan hastalarda bu riskin önemli ölçüde yükseldiği gösterilmiştir. Bu durum, ameliyat öncesinde mutlaka çözüme kavuşturulması gereken bir tıbbi sorun olarak kabul edilmektedir.
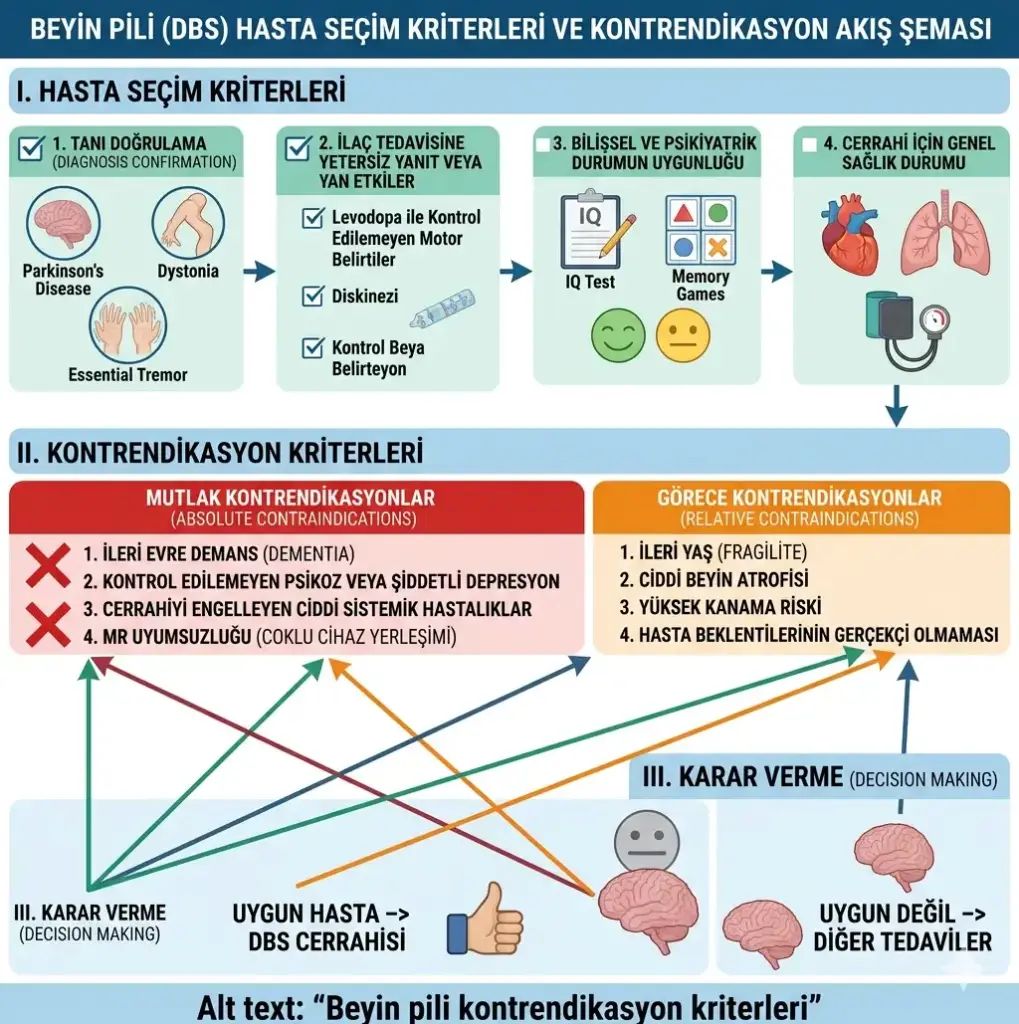
Göreli (Rölatif) Kontrendikasyonlar: Dikkatli Değerlendirme Gerektiren Durumlar
Bazı durumlar mutlak bir engel oluşturmamakla birlikte, ameliyat riskini artırır ve multidisipliner ekibin ayrıntılı değerlendirmesini gerektirir.
İleri yaş: Yasal bir yaş sınırı bulunmamakla birlikte, yaş ilerledikçe beyin atrofisine bağlı stereotaktik hedefleme güçlüğü, kanama eğilimini artıran komorbiditeler ve iyileşme kapasitesindeki azalma gibi faktörler riski yükseltir. Amerikan Nöroşirürji Derneği (AANS) verilerine göre 70 yaş ve üzerindeki hastalarda cerrahi riskler belirgin biçimde artmaktadır.
Kontrol altındaki kronik hastalıklar: Tedavi altında stabil seyreden hipertansiyon, diyabet veya kalp hastalığı, tek başına ameliyat için engel teşkil etmez. Ancak kontrol altına alınamamış kardiyovasküler hastalık ya da serebrovasküler hastalık varlığı riski artırır.
Hafif-orta bilişsel bozukluk: İleri demansın aksine, hafif bilişsel bozukluğu olan bazı hastalar dikkatli seçimle değerlendirilebilir; ancak bu grupta ameliyat sonrası bilişsel gerileme riski artmış olduğundan nöropsikiyatrik takip zorunludur.
Antikoagülan/antiplatelet kullanımı: PMC’de yayımlanan 465 hastalık bir seride, uygun perioperatif yönetimle kronik antikoagülan kullanan hastalarda kanama komplikasyonlarında anlamlı artış saptanmamıştır; ancak bu grupta standart protokollere uyum şarttır.
Parkinson Hastalarında Özel Değerlendirme: Hangi Bulgular Adaylığı Etkiler?
Parkinson hastalığı, DBS’nin en sık uygulandığı tanı olduğundan, bu hasta grubuna özgü ek değerlendirme kriterleri büyük önem taşır.
- Levodopa yanıtsızlığı: Parkinson Foundation’ın belirttiğine göre, levodopa tedavisine yanıt vermeyen semptomlar DBS’den de yanıt vermez; ilaçlar tamamen etkisiz hale gelmişse cerrahi de fayda sağlamaz. Uygun adaylar, ilaçlı dönemde hâlâ belirgin motor düzelme yaşayan hastalardır.
- Atipik parkinsonizm tanısı: Progresif supranükleer palsi (PSP), multisistem atrofisi (MSA), Lewy cisimcikli demans veya kortikal bazal dejenerasyon gibi atipik parkinsonizm sendromları DBS’ye yanıt vermez ve genellikle kontrendikasyon olarak kabul edilir.
- Ciddi postüral instabilite ve yürüme dondurması: Medikasyonun “en iyi döneminde” bile yürüyemez ya da ayakta duramaz durumdaki hastalar, DBS ile yürüme kapasitesini geri kazanma olasılığı düşük olan adaylardır.
- Konuşma ve yutma sorunları: Bu semptomlar mevcut DBS teknolojileri ve hedef bölgeler tarafından tatmin edici biçimde düzeltilememektedir.
Prof. Dr. Erdinç Özek’e göre, Parkinson hastalarında DBS adaylığı değerlendirilirken levodopa challenge testi (ilaçlı/ilaçsız dönem motor karşılaştırması) son derece belirleyicidir; bu testte %30 veya üzerinde motor düzelme gözlemlenmesi, DBS’ye olumlu yanıtın güçlü bir öngörücüsüdür.
DBS’den fayda görme olasılığı düşük olan atipik parkinsonizm vakalarında, hastanın motor fonksiyonlarını desteklemek için kök hücre tedavisi gibi alternatif ve deneysel yöntemler multidisipliner kurullar tarafından tartışılmaktadır.
Prof. Dr. Erdinç Özek’in Klinik Değerlendirmesi
Klinik pratiğimde sıklıkla şunu gözlemliyorum: Beyin pili için başvuran hastalar zaman zaman yalnızca “ameliyat olabilir miyim?” sorusunun yanıtını ararken, asıl belirleyici olan sorunun “bu ameliyat benim için ne anlama gelir?” olduğunu fark etmiyorlar. Prof. Dr. Erdinç Özek’e göre, kontrendikasyon değerlendirmesi bir kapı kapatma işlemi değil, hastanın gerçek fayda görebileceği tedaviye yönlendirilmesini sağlayan bir güvenlik protokolüdür.
Özellikle bilişsel değerlendirme konusunda şunu vurgularım: Ameliyat öncesinde yapılan nöropsikiyatrik testler, hastanın cihazı bağımsız biçimde kullanıp kullanamayacağını da ölçer. DBS cihazını programlamak ve günlük hayatta yönetmek için hastanın belirli düzeyde bilişsel kapasiteye sahip olması gerekir; bu kapasite yetersizse cihazın teknik başarısı bile klinik fayda sağlamaz. Multidisipliner yaklaşım bu nedenle bir formalite değil, zorunluluktur.
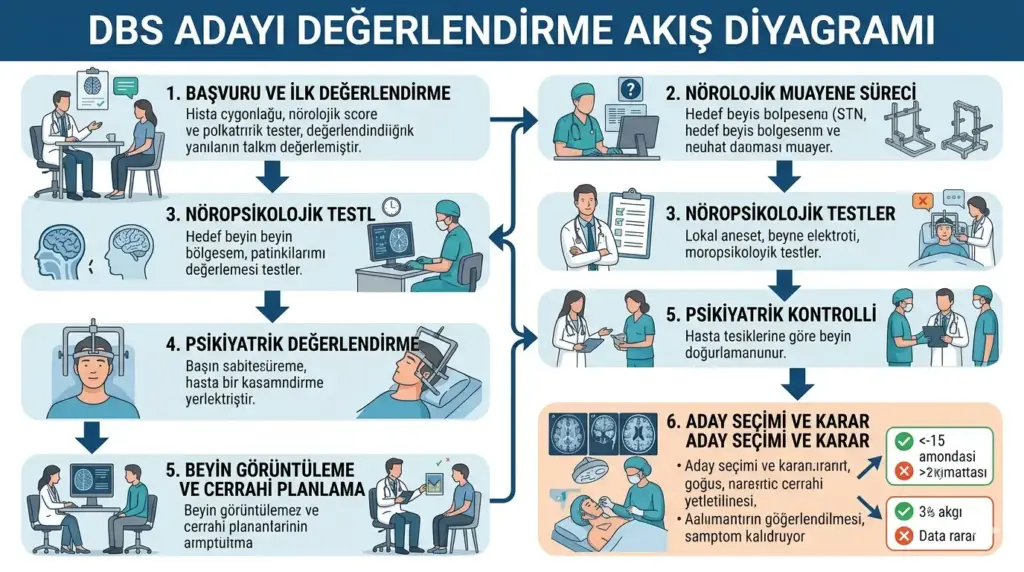
Tanıdan Karara: Beyin Pili Değerlendirme Süreci Nasıl İlerliyor?
1. Nörolojik başvuru ve ilk değerlendirme
Hastanın mevcut ilaç tedavisi, hastalığın süresi (Parkinson için genellikle en az 4-5 yıllık tanı beklenir) ve semptomların günlük yaşama etkisi ayrıntılı olarak sorgulanır. Hangi belirtilerin kontrol edilemez hale geldiği, hangi ilaçların denendiği kayıt altına alınır.
2. Nöropsikiyatrik ve psikiyatrik testler
Bilişsel fonksiyonlar, yürütücü işlevler, hafıza ve dikkat kapasitesi standart testlerle ölçülür; MMSE ve kapsamlı nöropsikiyatrik bataryalar uygulanır. Psikiyatrik değerlendirmede aktif psikoz, kontrol altına alınamamış depresyon ve intihar riski taranır.
3. Levodopa challenge testi (Parkinson için)
Hasta ilaçlarını keserek sabah tok karnına muayene edilir, ardından standart levodopa dozu verilip motor fonksiyonlar karşılaştırılır. Bu testin sonucu, DBS’den beklenen faydayı doğrudan öngörür.
4. Nöroradyolojik görüntüleme
Yüksek çözünürlüklü beyin MR görüntülemesi ile hedef bölgelerin anatomisi ve çevre yapıların durumu incelenir; tümör, atrofi, vasküler lezyon veya yapısal anomali araştırılır.
5. Genel sağlık ve anestezi değerlendirmesi
Kan testleri, koagülasyon parametreleri, kardiyolojik değerlendirme ve anestezi konsültasyonu yapılır. Kontrolsüz kronik hastalıklar bu aşamada çözüme kavuşturulur.
6. Multidisipliner karar toplantısı
Tüm bulguları nörolog, nöroşirürjiyen, psikiyatrist ve nöropsikolog bir arada değerlendirerek DBS’nin uygunluğuna ortak karar verir. Hasta ve yakınları sonuç hakkında ayrıntılı biçimde bilgilendirilir.
7. Ameliyat ve sonrası
Ameliyat sonrası hastanede kalış süresi genellikle birkaç gündür. Cihazın programlanması ve optimizasyonu birkaç hafta ile birkaç ay sürebilir; Medicana Sağlık Grubu’nun belirttiğine göre hastaların büyük çoğunluğu ameliyattan birkaç gün sonra hafif günlük aktivitelerine dönebilmektedir. Tüm yük taşıma ve yorucu aktiviteler ilk 4-6 hafta kısıtlıdır.
Sıkça Sorulan Sorular
Beyin pili ameliyatı için yaş sınırı var mı?
Yasal bir üst yaş sınırı bulunmamakla birlikte, 80 yaş üzerindeki hastalara DBS genellikle önerilmemektedir. Amerikan Nöroşirürji Derneği (AANS) verilerine göre, 70 yaş ve üzerindeki bireylerde beyin atrofisi ve eşlik eden hastalıklar operatif riski artırmaktadır. Bu yaş grubunda ameliyat öncesi değerlendirme daha titiz yürütülmeli ve bireysel risk-yarar dengesi ekiple birlikte ayrıntılı biçimde ele alınmalıdır.
Kalp pili olan bir hastaya beyin pili takılabilir mi?
Kalp pili ya da implante edilmiş kardiyoverter-defibrilatör (ICD) varlığı, DBS sistemi ile potansiyel elektriksel etkileşim nedeniyle dikkatle değerlendirilmesi gereken bir durumdur. Boston Scientific gibi üreticiler, implante stimülasyon cihazları ile DBS arasındaki olası interferansı ürün kılavuzlarında bir uyarı olarak belirtmektedir. Bu hastalarda nöroşirürjiyen, nörolog ve kardiyolog üçlüsünün ortak değerlendirmesi zorunludur; çözümsüz bir engel olmamakla birlikte protokol gerektiren bir durumdur.
MR çekimi gerektiren bir hastalığım varsa beyin pili takılabilir mi?
DBS implantasyonu sonrasında tam vücut MR çekimi konusunda önemli kısıtlamalar mevcuttur. Bazı modern sistemler (örneğin ImageReady MRI teknolojisi içeren cihazlar) belirli koşullar altında MR uyumlu olsa da tüm sistemler bu özelliği taşımaz. Prof. Dr. Erdinç Özek’e göre, MR görüntülemesine düzenli ihtiyaç duyulacak başka bir hastalık varlığında (örneğin multipl skleroz, tümör takibi) bu durum ameliyat kararına dahil edilmeli ve uygun cihaz seçimi ile birlikte ele alınmalıdır.
Beyin pili ameliyatı öncesinde hangi ilaçlar kesilmeli?
Antikoagülan ve antiplatelet ilaçlar ameliyat öncesinde genellikle belirli bir süre için kesilmekte ya da köprüleme tedavisine geçilmektedir; PMC’de yayımlanan 465 hastalık seride, uygun protokollerle bu işlemin güvenle yürütülebildiği gösterilmiştir. Hangi ilacın ne zaman kesileceğine nöroşirürjiyen ve ilgili branş uzmanı birlikte karar verir; hasta bu süreçte hekiminden bağımsız ilaç değişikliği yapmamalıdır.
Beyin pili tedavisi, uygun hastalarda yaşam kalitesini anlamlı biçimde iyileştirebilen etkili bir nöromodülasyon yöntemidir; ancak bu tedavinin güvenli ve faydalı olabilmesi için aday seçimi titizlikle yapılmalıdır. İleri demans, kontrol edilemeyen psikiyatrik hastalık, aktif beyin lezyonu ve koagülasyon bozukluğu başlıca kontrendikasyonlar arasında yer alırken; ileri yaş, hafif bilişsel bozukluk ve bazı kronik hastalıklar multidisipliner ekiple bireysel olarak değerlendirilmeyi gerektirir.
Beyin pili ameliyatına uygunluğunuz hakkında kişisel durumunuzu değerlendirmek ve sorularınızı yanıtlamak için Prof. Dr. Erdinç Özek ile görüşebilirsiniz. Medicana Ataköy Hastanesi’ndeki muayenehane randevusu için 444 44 13 numaralı hattı arayabilirsiniz.
Kaynaklar
- Pilitsis JG. – American Association of Neurological Surgeons (AANS), Deep Brain Stimulation, 2024
- Bhidayasiri R. et al., PMC / Journal of Neurology, 2017 – Deep brain stimulation – indications and mechanisms
- Bhattacharya K. et al., PubMed, 2015 – Deep brain stimulation for movement disorders: indications, results and complications (PMID: 26062221)
- Rossi M. et al., PMC, 2021 – Deep brain stimulation in patients on chronic antiplatelet or anticoagulation treatment
- DBS Think Tank XI, Frontiers in Human Neuroscience, 2024 – Proceedings of the 11th Annual Deep Brain Stimulation Think Tank
- Parkinson’s Foundation – Considering Deep Brain Stimulation: Fact Sheet, 2024