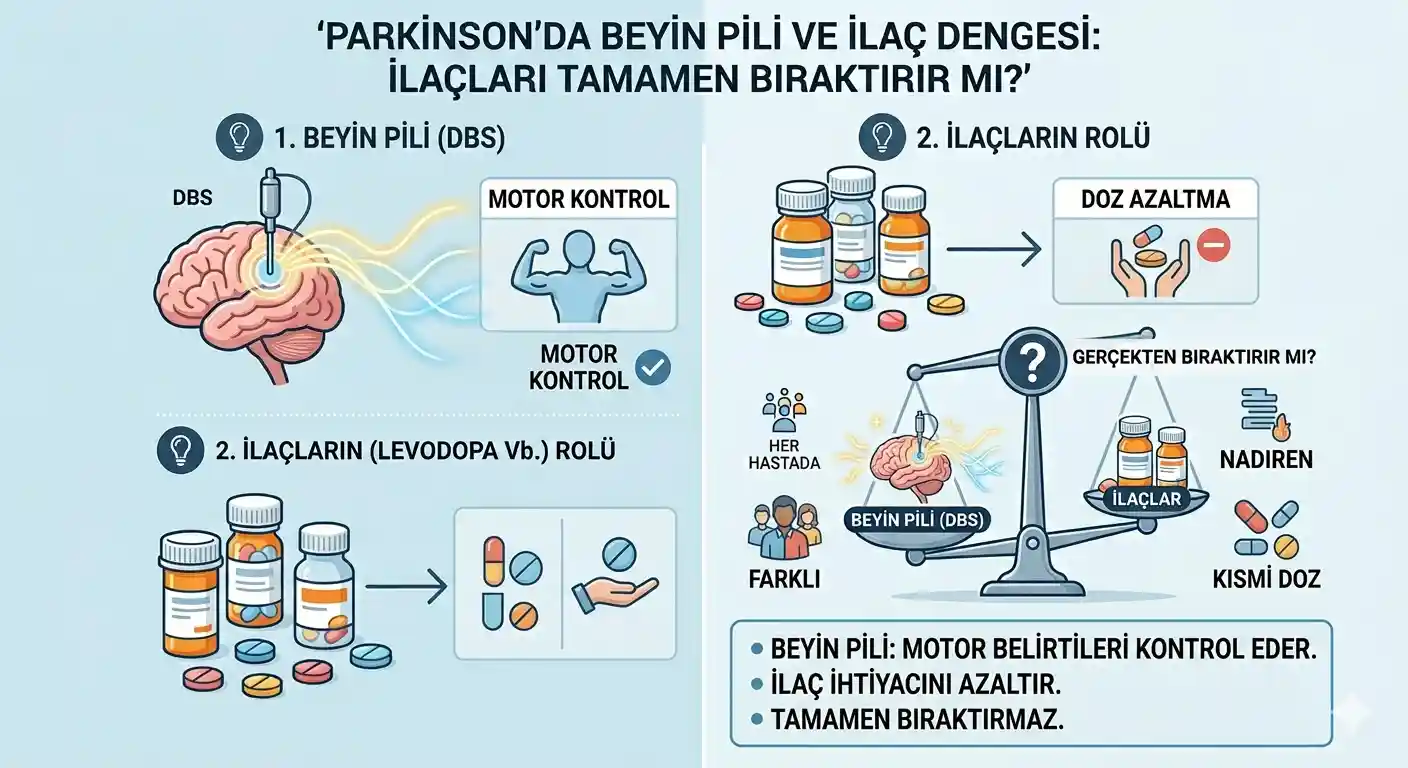
Özetle;
- Derin beyin stimülasyonu (DBS), Parkinson ilaçlarını tamamen ortadan kaldırmaz; ancak npj Parkinson’s Disease dergisinde yayımlanan meta-analize göre STN-DBS sonrasında levodopa eşdeğer günlük doz ortalama %50 oranında azaltılabilmektedir.
- Beyin pili ameliyatı sonrasında ilaç dozunun ne kadar düşürüleceği, her hastanın motor yanıt profiline, uygulanan hedef bölgeye (STN veya GPi) ve ameliyat sonrası programlama sürecine göre farklılık gösterir.
- Bazı hastalarda ilaç sayısı ve sıklığı belirgin biçimde azalırken, motor dalgalanmalar ve diskinezi büyük ölçüde kontrol altına alınabilir.
- Beyin pili her Parkinson hastasına uygun değildir; iyi hasta seçimi, tedavinin başarısını doğrudan belirleyen en kritik etkendir.
- Ameliyat sonrası ilaç azaltma kararı hızlıca değil, nörolog ve programlama ekibinin birlikte yürüttüğü kademeli bir süreçle alınmalıdır.
Parkinson hastalığında beyin pili tedavisi, yıllarca ilaçla kontrol altına alınamayan motor dalgalanmalar ve titreme yaşayan birçok hastanın umut bağladığı cerrahi bir seçenektir. Peki bu ameliyat gerçekten ilaçları tamamen bıraktırır mı, yoksa sadece dozları mı azaltır? Yanıt, hem olumlu hem de nüanslı bir gerçekliği barındırmaktadır.
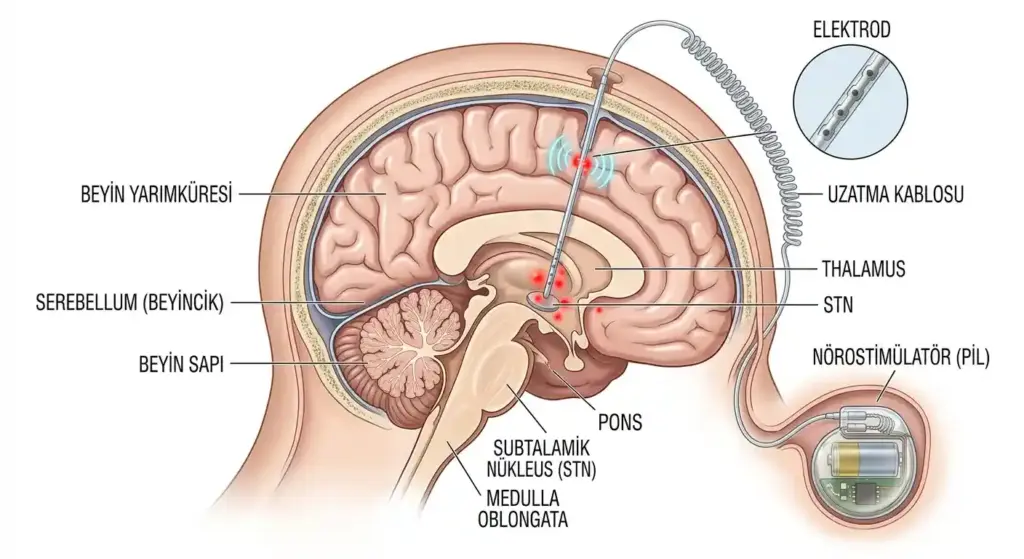
Derin Beyin Stimülasyonu (DBS) Nedir?
Derin beyin stimülasyonu, göğüs ya da karın bölgesine yerleştirilen bir nörostimülatörün elektriksel impulslar göndererek beynin belirli bölgelerini — çoğunlukla subtalamik nükleus (STN) ya da globus pallidus internus (GPi) — uyarmasına dayanan cerrahi bir tedavi yöntemidir. Bu yöntem, Parkinson hastalığının neden olduğu dopamin eksikliği sonucunda hareket devrelerinde ortaya çıkan anormal elektriksel aktiviteyi düzenler.
Beyin pili, temelde “beyin için kalp pili” gibi çalışır: devamlı ve ayarlanabilir elektriksel darbeler ileterek motor semptomları baskılar. Levodopa gibi ilaçlar dopamin eksikliğini kimyasal yolla telafi ederken, DBS bu eksikliği nöronal devre düzeyinde işlevsel olarak dengelemeye çalışır.
Detaylı bilgi için tıklayın: https://drerdincozek.com/hizmetler/derin-beyin-stimulasyonu/
Parkinson Hastalığında Neden İlaç Yetersizleşir?
Parkinson hastalığının erken döneminde levodopa ve diğer dopaminerjik ilaçlar semptomları büyük ölçüde kontrol altına alabilir. Ancak Frontiers in Neuroscience dergisinde yayımlanan 2024 tarihli çalışmaya göre, hastalık ilerledikçe uzun süreli levodopa kullanımı motor dalgalanmalara (ilaçlar etkisini yitirir yitirmez belirtilerin geri dönmesi) ve diskineziye (istemsiz hareketler) yol açabilmektedir. Bu noktada ilaç dozu artırımı yetersiz kalmaya ve yan etkiler belirginleşmeye başlar.
DBS’nin devreye girdiği yer tam burası olur. Ameliyat, ilaçların yarattığı bu olumsuz döngüyü kırmak ve motor kontrolü yeniden düzenlemek amacıyla önerilir.
Parkinson hastalığının tedavisinde ilaç yetersizliğinin ortaya çıkabileceği durumlar:
- Motor dalgalanmalar (“wearing-off” fenomeni) — ilaç etkisinin öngörülemeyen biçimde kesilmesi
- İlaçla kontrol edilemeyen şiddetli tremor
- Levodopa’ya bağlı diskinezi (istemsiz, kıvranma tarzı hareketler)
- Günün önemli bir bölümünde “off” dönemi yaşanması
Beyin Pili Ameliyatı İlaçları Ne Ölçüde Azaltır?
Bu, hastaların en çok merak ettiği sorudur. Klinik kanıtlar, durumun tamamen bireysel olduğunu ortaya koymaktadır.
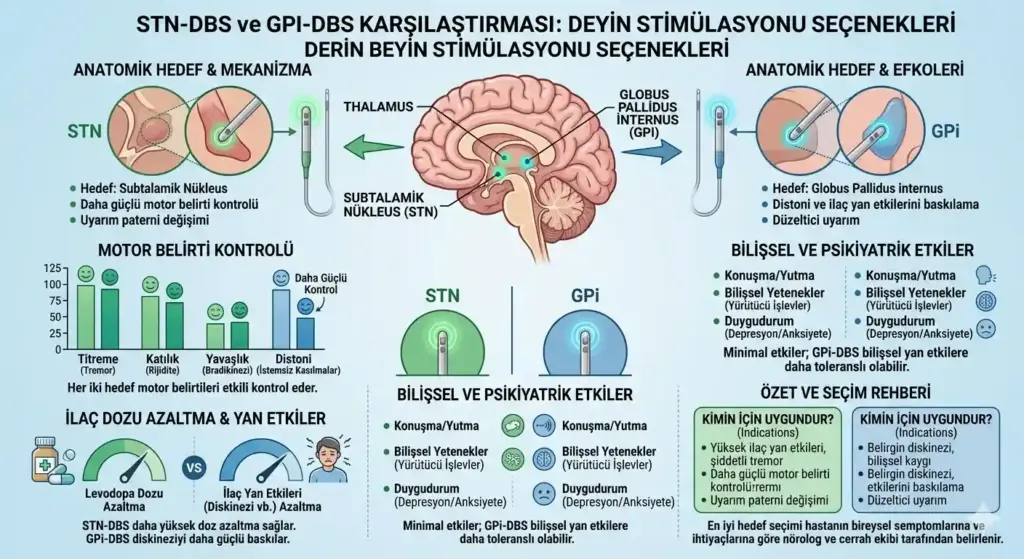
STN-DBS ve ilaç azaltımı: npj Parkinson’s Disease dergisinde yayımlanan ve 39 STN-DBS çalışmasını kapsayan meta-analize göre (2035 hasta), ameliyat sonrasında levodopa eşdeğer günlük doz (LEDD) ortalama %50 oranında azaltılabilmektedir. Aynı meta-analizde diskinezi %64, günlük “off” süresi ise %69,1 oranında iyileşme göstermiştir.
GPi-DBS ve ilaç azaltımı: Globus pallidus hedefli stimülasyon, STN-DBS’e kıyasla daha sınırlı bir ilaç azaltımıyla sonuçlanır. Movement Disorders Clinical Practice dergisinde yayımlanan 2025 tarihli çalışmaya göre GPi-DBS sonrasında LEDD yalnızca ortalama %13 oranında düşmektedir.
Uzun vadeli etki: PubMed’de yayımlanan on yıllık takip çalışmasına göre, STN-DBS sonrasında LEDD 10 yıl boyunca ortalama %31 oranında azalmış; bu düşüş 1 yıl sonrasıyla 10 yıl sonrasında benzer seyrini korumuştur.
Hiç ilaç bırakılabiliyor mu? Klinik gerçekte, STN-DBS sonrasında bile hastaların büyük çoğunluğu belirli dozda dopaminerjik tedaviye devam etmektedir. Tam ilaç kesimi nadir bir durumdur ve rutin bir hedef olarak belirlenmemektedir.
| Karşılaştırma Kriteri | STN-DBS | GPi-DBS |
| Ortalama LEDD azaltımı | ~%50 | ~%13 |
| Motor semptom iyileşmesi (UPDRS-III) | ~%50,5 | ~%29,8 |
| Diskinezi üzerindeki etki | Yüksek | Yüksek |
| İlaç tamamen kesilir mi? | Çok nadir | Nadiren gündeme gelmez |
| “Off” süresi azalması | ~%69,1 | Yetersiz veri |
Kaynak: npj Parkinson’s Disease, meta-analiz, 2021
Kimler Beyin Pili İçin Uygun Aday?
Prof. Dr. Erdinç Özek’e göre, hasta seçiminin doğru yapılması, beyin pili ameliyatından elde edilecek faydayı doğrudan belirleyen en kritik adımdır. Ameliyat kararı hiçbir zaman tek bir faktöre dayanmaz; kapsamlı bir değerlendirme sürecini gerektirir.
Uygun aday kriterleri genel olarak şöyle özetlenebilir:
● İdiyopatik Parkinson tanısı (atipik parkinsonizm değil)
● En az 5 yıllık hastalık süresi
● Levodopa’ya iyi yanıt alınması (motor skorun %30’dan fazla iyileşmesi)
● İlaçla kontrol edilemeyen motor dalgalanma ve/veya diskinezi
● Belirgin demans veya psikiyatrik hastalık yokluğu
● Yeterli kemik yoğunluğu ve genel sağlık durumu
Hastaların ameliyat öncesinde levodopa yanıt testinden geçmesi standart bir uygulama olarak kabul görmektedir: Levodopa challenge testinde UPDRS-III skorunun %30’dan fazla düzelmesi, DBS’nin motor semptomlara etkili olacağının güçlü bir göstergesidir.
Prof. Dr. Erdinç Özek’in Klinik Değerlendirmesi
Klinik pratiğimde sıklıkla şunu gözlemliyorum: Beyin pili ameliyatına gelen hastaların önemli bir bölümü, ameliyattan ilaçlardan tamamen kurtulacaklarını umarak geliyor. Bu beklenti, bazen ameliyat sonrası hayal kırıklığına yol açabiliyor. Prof. Dr. Erdinç Özek’e göre, gerçekçi bir ön bilgilendirme hem hasta memnuniyetini hem de tedaviye uyumu doğrudan etkiliyor: Amaç ilaçları sıfırlamak değil, beyin pilini ve ilaçları birlikte en etkin kombinasyonla kullanmaktır. Bu yaklaşım, motor kontrolü stabilize ederken yaşam kalitesini de anlamlı biçimde artırıyor.
Aynı zamanda, ameliyat sonrası ilaç azaltma hızının da büyük önem taşıdığını vurgulamak gerekir. Frontiers in Neurology dergisinde yayımlanan 2023 tarihli çalışma, STN-DBS sonrasında erken ve hızlı ilaç kesiminin depresyon belirtilerini ağırlaştırabileceğini ortaya koymuştur. Bu nedenle ilaç azaltma süreci, nörolog gözetiminde kademeli bir program çerçevesinde yürütülmelidir.
Pil programlama sürecinde ilaçların kademeli olarak azaltılması, vücudun otonom dengesini korumak açısından kritik olup, bu hassasiyet vagal sinir stimülasyonu gibi diğer nöromodülasyon yöntemlerinde de benzer bir titizlikle yürütülür.
Tanıdan İyileşmeye: Süreç Nasıl İlerliyor?
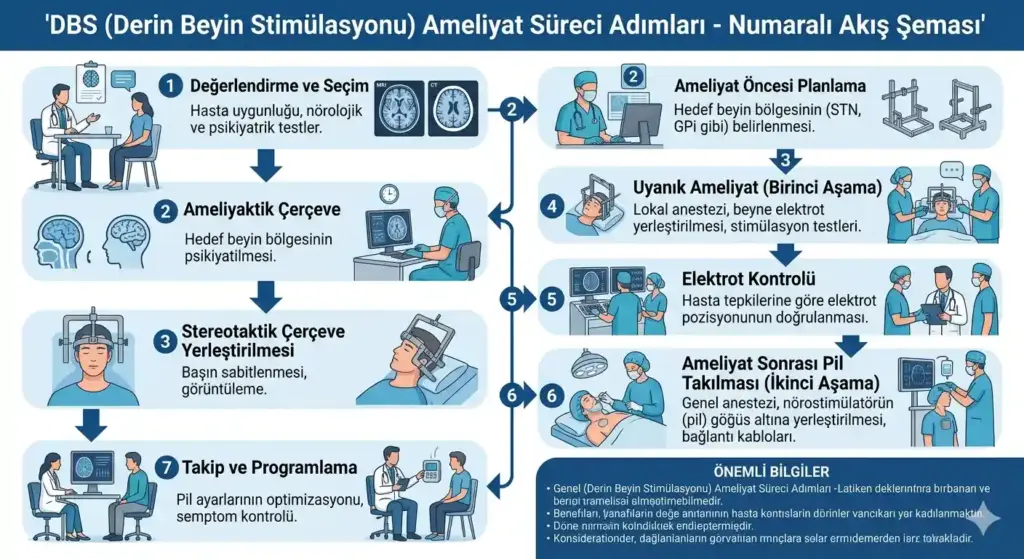
1. İlk muayene ve değerlendirme: Hareket bozuklukları uzmanı, hastanın Parkinson tipini, hastalık süresini, ilaç yanıtını ve genel sağlık durumunu ayrıntılı biçimde değerlendirir. Atipik parkinsonizm, psikotik bulgular veya belirgin demans varlığında DBS önerilmez.
2. Levodopa challenge testi ve görüntüleme: Hastaya sabah ilaçsız koşulda motor değerlendirme (UPDRS-III) yapılır; ardından standart levodopa dozu verilip 1 saat sonra test tekrarlanır. Ayrıca beyin MR ve nöropsikolojik testler uygulanır. Bu aşama, hem aday uygunluğunu hem de hedef bölge seçimini belirler.
3. Ameliyat: Hasta uyanık veya genel anestezi altında (merkeze ve tekniğe göre değişir) yatay konumda ameliyat masasına alınır. Nöroşirürjiyen stereotaktik çerçeve ya da frameless navigasyon sistemi yardımıyla elektrodları STN ya da GPi hedefine yerleştirir. Göğüse ya da karına implante edilen nörostimülatöre bağlanan uzatma kabloları cilt altından geçirilir. Ameliyat süresi genellikle 3-6 saattir.
4. Hastanede geçirilen süre: Komplikasyon gelişmediği durumlarda hastalar ameliyatın ertesi günü ya da 2-3 gün içinde taburcu edilir.
5. Programlama süreci: Ameliyattan 4-6 hafta sonra ilk programlama oturumu başlar. Nörolog ve programlama uzmanından oluşan bir ekip, stimülasyon parametrelerini (voltaj, frekans, nabız genişliği) hastanın motor yanıtına göre kademeli olarak ayarlar. Prof. Dr. Erdinç Özek, klinik pratiğinde programlama sürecinin ameliyat kadar kritik bir aşama olduğunu vurguluyor; yanlış parametreler hem yetersiz etki hem de istenmeyen yan etkiler yaratabilmektedir.
6. İlaç azaltımı: Programlama oturumlarıyla birlikte, motor semptomlar stabilize oldukça ilaç dozları kademeli olarak azaltılır. Bu süreç ortalama 3-6 ay içinde tamamlanır; ancak çoğu hastada en az düzeyde bir dopaminerjik tedavi sürdürülür.
7. Uzun vadeli takip: Batarya değişimi genellikle 3-5 yılda bir gerektirir (şarj edilebilir modellerde bu süre uzar). Hareket bozuklukları kliniğiyle düzenli takip zorunludur; semptom değişimlerine göre programlama parametreleri güncellenebilir.
Beyin Pili Ameliyatının Riskleri ve Dikkat Edilmesi Gereken Durumlar
Her cerrahi girişimde olduğu gibi, DBS de bazı riskleri beraberinde getirir. Frontiers in Aging Neuroscience dergisinde yayımlanan 426 hastalık 21 yıllık deneyim serisine göre komplikasyon riski deneyimli merkezlerde yönetilebilir düzeyde kalmakla birlikte, aşağıdaki durumlar göz önünde bulundurulmalıdır:
● İnme veya intrakraniyal kanama riski (deneyimli merkezlerde %1-3 olarak bildirilmektedir)
● Enfeksiyon (cihaza bağlı enfeksiyonlar, donanım revizyonu gerektirebilir)
● Kablo ya da nörostimülatör arızası
● Programlamaya bağlı geçici yan etkiler: konuşma bozukluğu, parestezi, denge problemleri
● Altta yatan psikiyatrik semptomların gün yüzüne çıkması (özellikle apati ve depresyon)
DBS’nin konuşma üzerindeki etkisi, dikkat gerektiren bir konudur: Frontiers in Human Neuroscience dergisinde yayımlanan sistematik derleme, DBS’nin motor semptomlarda belirgin iyileşme sağlarken konuşma işlevinin anlamlı biçimde değişmediğini ortaya koymuştur.
Cerrahi müdahale için uygun olmayan veya daha az invaziv seçenekler arayan hastalar için sinir iletimini destekleyici kök hücre tedavisi gibi yenilikçi biyolojik yaklaşımlar gelecekte tamamlayıcı bir rol oynayabilir.
Sıkça Sorulan Sorular
Beyin pili ameliyatı olunca ilaçları tamamen bırakmak mümkün mü?
İlaçları tamamen bırakmak son derece nadir görülür ve rutin bir hedef değildir. npj Parkinson’s Disease dergisinde yayımlanan geniş kapsamlı meta-analize göre STN-DBS, levodopa eşdeğer günlük dozunda ortalama %50 azalma sağlamakta; ancak hastaların büyük çoğunluğu en az dozda dopaminerjik tedaviye devam etmektedir. Hedef, hastanın yaşam kalitesini bozacak düzeydeki ilaç yükünü azaltmak ve motor dalgalanmaları kontrol altına almaktır.
Beyin pili tüm Parkinson hastalarına uygulanabilir mi?
Hayır. DBS özellikle idiyopatik Parkinson tanısı konmuş, levodopa’ya iyi yanıt veren, motor dalgalanmalar veya diskinezisi olan ve belirgin demans ya da psikiyatrik hastalığı bulunmayan hastalara uygundur. Atipik parkinsonizm sendromlarında (PSP, MSA gibi) sonuçlar genellikle daha sınırlıdır.
Ameliyat beyin hasarına yol açar mı?
Deneyimli hareket bozuklukları merkezlerinde, gelişmiş görüntüleme ve nöronavigasyon sistemleri sayesinde kalıcı beyin hasarı riski oldukça düşüktür. Bununla birlikte intrakraniyal kanama gibi ciddi komplikasyon olasılığı, ameliyat öncesinde hasta ve ailesiyle ayrıntılı biçimde konuşulmalıdır.
Beyin pilinin pili ne zaman biter ve ne yapılır?
Şarj edilemeyen (primer hücreli) nörostimülatörlerde batarya ömrü programlama parametrelerine göre genellikle 3-5 yıldır. Batarya bitince basit bir cerrahi işlemle yalnızca nörostimülatör değiştirilir; elektrodlara yeniden dokunulmaz. Şarj edilebilir modeller 9-15 yıl boyunca kullanılabilmektedir.
DBS ameliyatı sonrasında MR çekilebilir mi?
Modern DBS sistemlerinin büyük bölümü belirli koşullar altında MR uyumludur. Ancak bu durum cihazın modeline ve MR cihazının özelliklerine göre değişir; kesinlikle görüntüleme öncesinde hareket bozuklukları ekibiyle iletişime geçilmesi gerekmektedir.
Sonuç ve Bilgilendirici Not
Parkinson hastalığında beyin pili, ilaçları tamamen ortadan kaldırmak yerine motor semptomları kontrol altına almak ve ilaç yükünü anlamlı ölçüde azaltmak için kullanılan etkili bir nöromodülasyon yöntemidir. Doğru hasta seçimi, deneyimli bir cerrahi ekip ve titizlikle yürütülen programlama süreci, tedavinin başarısını belirleyen üç temel unsurdur.
Parkinson hastalığınızın yönetimi, beyin pili seçeneğinin size uygun olup olmadığı ve kişisel durumunuza ilişkin sorularınız için Prof. Dr. Erdinç Özek ile görüşebilirsiniz. Medicana Ataköy Hastanesi’ndeki muayenehane randevusu için 444 44 13 numaralı hattı arayabilirsiniz.
Kaynaklar
- Artusi CA et al., npj Parkinson’s Disease, 2021 — “Subthalamic and pallidal deep brain stimulation for Parkinson’s disease: meta-analysis of outcomes” (https://www.nature.com/articles/s41531-021-00223-5)
- Diao Y et al., Frontiers in Neurology, 2023 — “Premature drug reduction after subthalamic nucleus deep brain stimulation leading to worse depression in patients with Parkinson’s disease” (https://www.frontiersin.org/journals/neurology/articles/10.3389/fneur.2023.1270746/full)
- Di Luca DG et al., Movement Disorders Clinical Practice, 2025 — “Clinical and Imaging Correlates of Medication Reduction in Globus Pallidus Stimulation for Parkinson’s Disease” (https://movementdisorders.onlinelibrary.wiley.com/doi/full/10.1002/mdc3.70042)
- Tay KY et al., PubMed / Journal of Neurology, 2020 — “Longitudinal medication profile and cost savings in Parkinson’s disease patients after bilateral subthalamic nucleus deep brain stimulation” (https://pubmed.ncbi.nlm.nih.gov/32367298/)
- Dong W et al., Frontiers in Neuroscience, 2024 — “Effect of deep brain stimulation compared with drug therapy alone on the progression of Parkinson’s disease” (https://www.frontiersin.org/journals/neuroscience/articles/10.3389/fnins.2023.1330752/full)